概日リズム睡眠障害とは
 概日リズム睡眠障害とは、体内時計(概日リズム)のずれによって、社会生活で求められる睡眠・覚醒の時間帯と、実際の睡眠リズムが合わなくなる睡眠障害です。本来は「夜に眠り、朝に目覚める」リズムが整っているはずですが、このリズムが後ろにずれたり、前にずれたり、あるいは不規則になったりすることで、日常生活に支障をきたします。
概日リズム睡眠障害とは、体内時計(概日リズム)のずれによって、社会生活で求められる睡眠・覚醒の時間帯と、実際の睡眠リズムが合わなくなる睡眠障害です。本来は「夜に眠り、朝に目覚める」リズムが整っているはずですが、このリズムが後ろにずれたり、前にずれたり、あるいは不規則になったりすることで、日常生活に支障をきたします。
この障害の特徴は、「眠れない」のではなく、「眠ることはできるが、眠る時間が社会生活と合わない」点にあります。そのため、休日には問題なく眠れるものの、平日の登校や出勤が困難になるケースも少なくありません。
代表的なタイプとして、夜遅くまで眠れず朝起きられない睡眠相後退障害があり、思春期から若年成人に多くみられます。一方で、夕方には眠くなり早朝に目が覚めてしまう睡眠相前進障害は、高齢者に多い傾向があります。また、睡眠と覚醒の時間帯が日ごとにばらばらになる不規則睡眠・覚醒リズム障害もあり、生活リズムが安定しないことで慢性的な眠気や疲労感を引き起こします。
概日リズム睡眠障害の治療では、体内時計を整えることが重要です。朝の光を適切に浴びる光療法や、就寝・起床時刻を意識した生活リズムの調整、必要に応じた薬物療法などを組み合わせて行います。早期に適切な対応を行うことで、学校生活や仕事への影響を軽減することが可能です。
「夜眠れない」「朝どうしても起きられない」といった症状が続く場合、単なる不眠症ではなく、概日リズム睡眠障害が背景にあることもあります。気になる症状がある方は、早めにご相談ください。
概日リズム睡眠障害の主なタイプ
概日リズム睡眠障害は、体内時計のずれ方によっていくつかのタイプに分類されます。それぞれ原因や好発年齢、生活への影響が異なるため、正確なタイプの見極めが重要です。
睡眠相後退障害(Delayed Sleep–Wake Phase Disorder)
睡眠相後退障害は、寝る時間と起きる時間が大きく後ろにずれるタイプの概日リズム睡眠障害です。深夜から明け方にならないと眠れず、朝は強い眠気のため起床が困難になります。休日には昼過ぎまで眠れてしまう一方、平日の登校や出勤が大きな負担となります。
思春期から若年成人に多く、夜間のスマートフォンやゲーム使用、夜型の生活習慣がきっかけとなることもあります。本人の努力だけで改善するのが難しく、怠けや性格の問題と誤解されやすい点が特徴です。
睡眠相前進障害(Advanced Sleep–Wake Phase Disorder)
睡眠相前進障害は、夕方から夜早い時間に強い眠気が現れ、早朝に目が覚めてしまうタイプです。夜間に途中覚醒がなくても、午前2〜4時頃に目が覚め、その後眠れなくなることがあります。
高齢者に多くみられ、加齢に伴う体内時計の変化が関与していると考えられています。本人は早起きの習慣として受け入れていることもありますが、夕方以降の活動や社会生活に支障が出る場合は治療の対象となります。
不規則睡眠・覚醒リズム障害(Irregular Sleep–Wake Rhythm Disorder)
不規則睡眠・覚醒リズム障害は、睡眠と覚醒のリズムが1日の中で定まらず、短い睡眠を何度も繰り返すタイプです。まとまった睡眠がとれず、慢性的な眠気や疲労感が続きます。
高齢者や認知症のある方、長期間の入院生活を送っている方に多くみられ、昼夜の区別がつきにくい生活環境が影響します。光刺激や生活リズムの調整が治療の中心となります。
非24時間睡眠・覚醒リズム障害(Non-24-Hour Sleep–Wake Rhythm Disorder)
このタイプでは、毎日少しずつ就寝・起床時刻が後ろにずれていくのが特徴です。体内時計が24時間周期に同調せず、睡眠時間が日ごとに移動していきます。
全盲の方に多くみられますが、視覚に問題のない方でも発症することがあります。生活リズムの安定が難しく、社会生活への影響が大きいため、専門的な治療が必要です。
交代勤務睡眠障害(Shift Work Sleep Disorder)
夜勤や交代制勤務によって、睡眠時間帯が頻繁に変化することで生じる睡眠障害です。夜間の勤務中に強い眠気が出たり、日中の睡眠が浅くなったりします。
長期的には集中力の低下、生活習慣病のリスク上昇なども指摘されており、勤務形態に合わせた睡眠管理や光環境の調整が重要です。
概日リズム睡眠障害の診断方法
概日リズム睡眠障害の診断では、「どの時間帯に眠れているか」「社会生活とのずれがどの程度あるか」を正確に把握することが重要です。単なる不眠症とは異なり、睡眠そのものは可能であるにもかかわらず、睡眠のタイミングがずれていることが特徴のため、詳細な問診と生活状況の確認が診断の中心となります。
問診による評価
診断の第一歩は、現在の睡眠・覚醒リズムを詳しく伺うことです。
就寝時刻や起床時刻、寝つくまでの時間、夜間の覚醒の有無、日中の眠気の程度に加え、学校や仕事、休日の過ごし方など、生活リズム全体を確認します。
特に重要なのは、「眠ろうとすれば眠れるか」「自由な生活環境ではどの時間帯に自然と眠くなるか」という点です。これにより、不眠症との鑑別や、概日リズムのずれの方向性を判断します。
睡眠日誌による記録
概日リズム睡眠障害では、1週間から2週間程度の睡眠日誌をつけていただくことが診断に有用です。
就床時刻、起床時刻、夜間覚醒、昼寝の有無などを毎日記録することで、睡眠リズムのパターンやずれの程度が客観的に把握できます。
睡眠相後退障害では就寝・起床時刻の恒常的な遅れが、非24時間睡眠・覚醒リズム障害では日ごとに睡眠時刻が移動していく様子が確認されます。
アクチグラフ検査
より客観的な評価が必要な場合には、アクチグラフ検査が用いられます。これは小型の装置を装着し、日常生活の中での体の動きや活動量を連続的に記録する検査です。
数日から数週間のデータを解析することで、睡眠と覚醒のリズム、活動と休息の周期が視覚的に確認でき、概日リズムの乱れを正確に評価することができます。特に不規則睡眠・覚醒リズム障害や非24時間睡眠・覚醒リズム障害の診断に有用です。
他の睡眠障害との鑑別
概日リズム睡眠障害と似た症状を示す病気として、不眠症、睡眠時無呼吸症候群、過眠症、うつ病などがあります。そのため、必要に応じてこれらの疾患を除外する評価も行います。
日中の強い眠気や夜間のいびき、無呼吸が疑われる場合には、睡眠時無呼吸症候群の評価が優先されることもあります。
概日リズム睡眠障害の治療
概日リズム睡眠障害の治療では、乱れてしまった体内時計(概日リズム)を整え、社会生活に合った睡眠・覚醒リズムへ近づけることを目標とします。単に眠れるようにする治療ではなく、「いつ眠り、いつ目覚めるか」を調整することが治療の中心となります。
治療内容は、障害のタイプや年齢、生活背景によって異なりますが、主に生活習慣の調整、光療法、薬物療法を組み合わせて行います。
生活習慣の見直し
概日リズム睡眠障害の治療において、生活習慣の見直しは最も重要な基本治療です。体内時計は、光・食事・活動・睡眠といった日常の刺激によって調整されているため、これらを意識的に整えることでリズムの改善が期待できます。
起床時刻をできるだけ一定に保ち、休日も大きくずらさないことが大切です。朝起きたらカーテンを開けて自然光を浴び、朝食をとることで体内時計が「朝である」と認識しやすくなります。一方、夜間は強い光刺激を避け、就寝前のスマートフォンやパソコンの使用を控えることが望まれます。
睡眠相後退障害では、少しずつ就寝・起床時刻を前倒ししていく方法が取られ、無理に早く寝ようとするのではなく、起床時刻の固定を優先することが重要です。
光療法
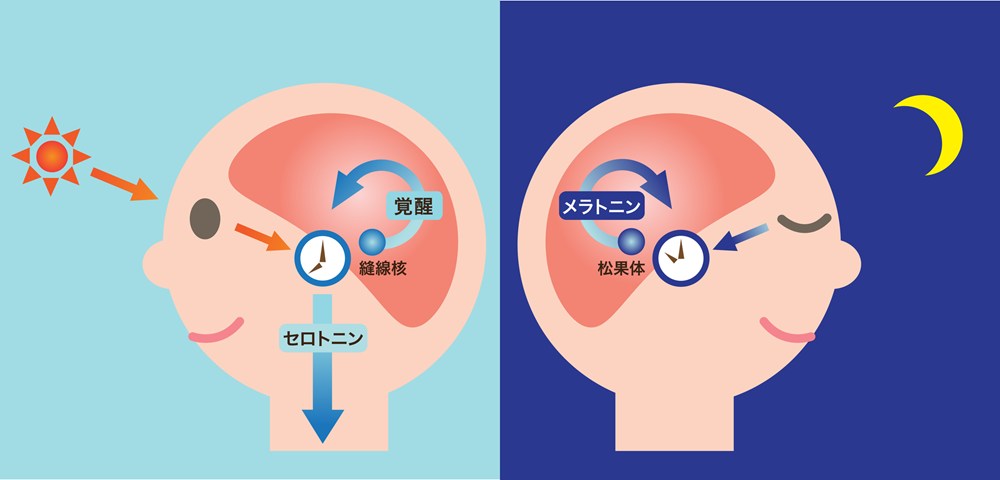
光療法は、体内時計を調整するために人工的な強い光を一定時間浴びる治療法です。特に睡眠相後退障害や非24時間睡眠・覚醒リズム障害に有効とされています。
朝の時間帯に強い光を浴びることで体内時計を前進させ、夜型のリズムを朝型へと近づけます。逆に、睡眠相前進障害では夕方から夜にかけて光を利用することもあります。
光療法は自己流で行うと効果が乏しかったり、逆にリズムを乱してしまうこともあるため、医師の指導のもとで行うことが重要です。
薬物療法
薬物療法は、生活習慣の改善や光療法と併用して行われることが多く、主に体内時計を調整する目的で使用されます。
メラトニン製剤やメラトニン受容体作動薬は、睡眠のタイミングを整える作用があり、特定の時間に服用することで睡眠の調整を助けます。一般的な睡眠薬とは異なり、「眠らせる」ことよりも「眠る時刻を整える」ことを目的としています。
症状や年齢、併存疾患によっては、使用しない場合もあり、薬の選択や服用タイミングは慎重に判断されます。
心理的・環境的要因への対応
概日リズム睡眠障害は、生活環境や心理的ストレスが影響していることも少なくありません。学校や職場のスケジュール、家庭環境の調整、ストレスへの対処なども治療の一環として重要です。
特に思春期や若年層では、生活リズムの乱れが固定化しやすいため、本人だけでなく家族の理解と協力も治療の成功に欠かせません。






