レム睡眠行動障害(REM睡眠行動障害:RBD)とは
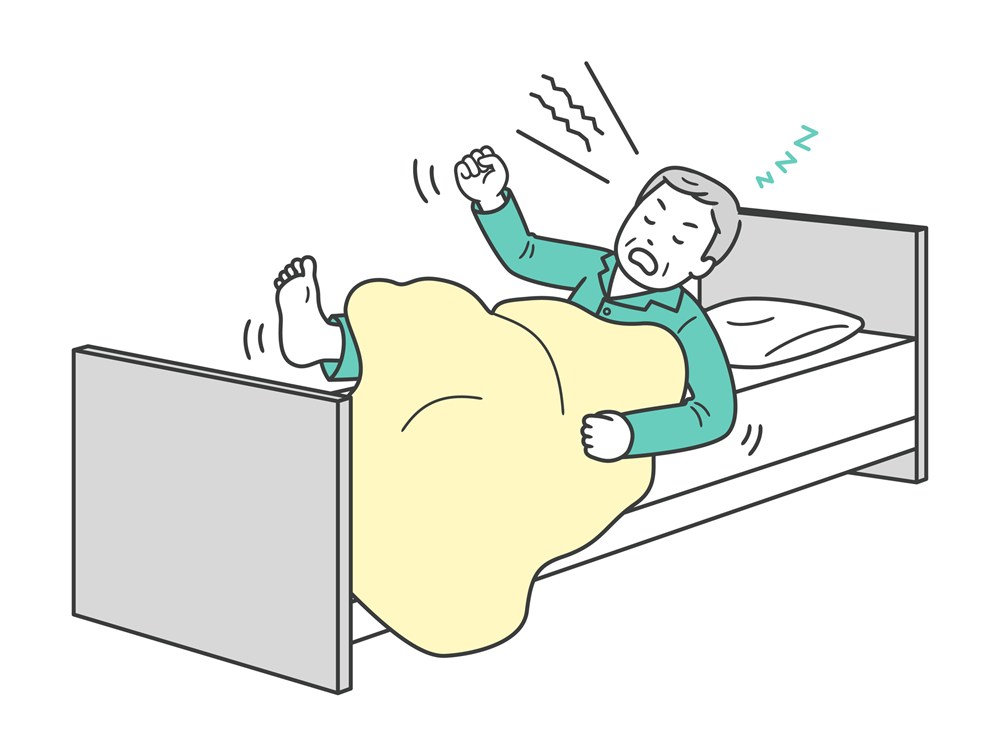
レム睡眠行動障害(REM Sleep Behavior Disorder:RBD)は、夢を見ているレム睡眠中に、本来は動かないはずの体が動いてしまう睡眠障害です。
大声での寝言や叫び声に加え、手足を振り回す、殴る・蹴る、起き上がるといった激しい動作がみられることが特徴です。
通常、レム睡眠中は脳が夢を見ていても、筋肉の緊張が強く抑制されるため、体はほとんど動きません。しかしレム睡眠行動障害ではこの筋肉の抑制機能が障害されるため、夢の内容がそのまま行動として表れてしまいます。とくに、追いかけられる、攻撃されるといった恐怖を伴う夢が多く、本人や同室者がけがをする危険性もあります。
レム睡眠行動障害は、50歳以上の男性に多くみられる傾向があり、加齢とともに発症頻度が高くなります。また、この疾患は単なる睡眠の異常にとどまらず、パーキンソン病やレビー小体型認知症などの神経変性疾患と深く関連していることが知られています。レム睡眠行動障害がこれらの神経疾患の初期症状や前触れとして出現することもあるため、早期の診断と経過観察が重要です。
夜間の異常行動や激しい寝言が続く場合には、単なる「寝相の悪さ」と判断せず、専門的な評価を受けることが勧められます。
レム睡眠行動障害の主な症状
レム睡眠行動障害では、夢を見ている最中のレム睡眠中に、本来は抑制されているはずの身体の動きが現れることが特徴です。症状は睡眠中に起こるため、本人よりも同室者や家族が異変に気づくケースが多いのも特徴です。
睡眠中の異常な行動
レム睡眠行動障害では、以下のような行動がみられます。
- 大声での寝言や叫び声
- 怒鳴る、泣く、助けを呼ぶなど感情を伴う発声
- 手足を振り回す、殴る・蹴る動作
- 起き上がる、飛び起きる、布団から出る
- 壁や家具を叩く、同室者を叩いてしまう
これらの行動は、夢の内容と一致していることが多く、追いかけられる、襲われる、戦うといった夢を見ている最中に起こりやすいとされています。
夢の内容をはっきり覚えている
目が覚めたあとに、夢の内容を鮮明に覚えていることも特徴のひとつです。
「夢の中で誰かと戦っていた」「逃げていた」といった記憶と、実際の行動が一致することがあります。
夜間の外傷や事故
激しい体動によって、本人が打撲や切り傷を負ったり、ベッドから転落したりすることがあります。また、同じ寝室で寝ている配偶者や家族がけがをするケースもあり、安全面での配慮が必要です。
日中の症状は目立たないことが多い
不眠症や睡眠時無呼吸症候群と異なり、日中の強い眠気や倦怠感が目立たない場合も多いのが特徴です。そのため、長期間見過ごされてしまうことがあります。
神経疾患に関連する症状を伴うことがある
レム睡眠行動障害は、パーキンソン病やレビー小体型認知症などの神経変性疾患と関連することがあり、
- 動作が遅くなる
- 手の震え
- 表情が乏しくなる
- 物忘れや注意力低下
といった症状が、後に出現することもあります。
レム睡眠行動障害の原因と関連疾患
レム睡眠行動障害は、単なる睡眠中の異常行動ではなく、脳の働きの変化が関与する神経学的な睡眠障害と考えられていますとくに、レム睡眠を制御する脳の機能異常が重要な要因とされています。
レム睡眠行動障害の原因
通常、レム睡眠中には脳から筋肉への信号が抑制され、体が動かない状態(筋緊張の抑制)が保たれています。しかしレム睡眠行動障害では、この筋肉の抑制機構が障害されることで、夢の内容が実際の行動として現れてしまいます。
この抑制機能に関与しているのは、脳幹と呼ばれる部位です。脳幹の神経回路に異常が生じることで、レム睡眠中にも筋肉が活動してしまい、異常行動が起こると考えられています。
原因は一つではなく、以下のような要因が関与することがあります。
- 加齢による神経機能の変化
- 神経変性疾患に伴う脳の変化
- 薬剤の影響や中止後の反応
- 脳血管障害や脳の器質的疾患
神経変性疾患との関連
レム睡眠行動障害は、神経変性疾患と強く関連することが知られています。特に次の疾患との関連が注目されています。
パーキンソン病
レム睡眠行動障害は、パーキンソン病が発症する数年から十数年前に先行して現れることがあります。そのため、レム睡眠行動障害はパーキンソン病の前駆症状のひとつと考えられています。
レビー小体型認知症
幻視や認知機能低下を特徴とするレビー小体型認知症でも、レム睡眠行動障害が高頻度にみられます。
夜間の異常行動が、認知症症状に先行して出現することもあります。
多系統萎縮症
自律神経障害や運動障害を伴う多系統萎縮症でも、レム睡眠行動障害が認められることがあります。
これらの疾患はいずれも、αシヌクレインという異常タンパク質の蓄積を特徴とする疾患群であり、レム睡眠行動障害はその初期サインとなる可能性があります。
薬剤やその他の原因
抗うつ薬や抗精神病薬など、一部の薬剤の使用や中止をきっかけに、レム睡眠行動障害様の症状が現れることがあります。また、脳梗塞や外傷、炎症性疾患などによって脳幹に障害が生じた場合にも、同様の症状がみられることがあります。
原因精査と経過観察の重要性
レム睡眠行動障害は、将来的に神経疾患が出現する可能性があるため、診断後も継続的な経過観察が重要です。現時点で神経症状がなくても、定期的な診察によって変化を早期に捉えることが、適切な対応につながります。
レム睡眠行動障害の診断方法
レム睡眠行動障害の診断では、症状の詳しい聞き取りと睡眠中の状態を客観的に評価する検査を組み合わせて行います。夜間に起こる行動は本人が自覚していないことも多いため、第三者からの情報や検査が重要になります。
問診・病歴の確認
診断の第一歩は、医師による詳細な問診です。
以下のような点について確認します。
- 睡眠中に大声を出す、叫ぶ、暴れるなどの行動の有無
- 夢の内容と行動が一致しているか
- 同室者から指摘されたことがあるか
- 怪我をした、またはさせてしまった経験
- 発症時期や症状の頻度・増悪の有無
- 使用中の薬剤(抗うつ薬など)
- 神経疾患の既往や症状の有無
特に、夢の内容を再現するような行動が繰り返しみられる場合は、レム睡眠行動障害が疑われます。
睡眠日誌・家族からの情報
症状の把握のため、睡眠日誌の記録や、家族・同居者からの具体的な情報も診断に役立ちます。可能であれば、スマートフォンなどで撮影された睡眠中の様子の動画が参考になることもあります。
睡眠ポリグラフ検査(PSG)
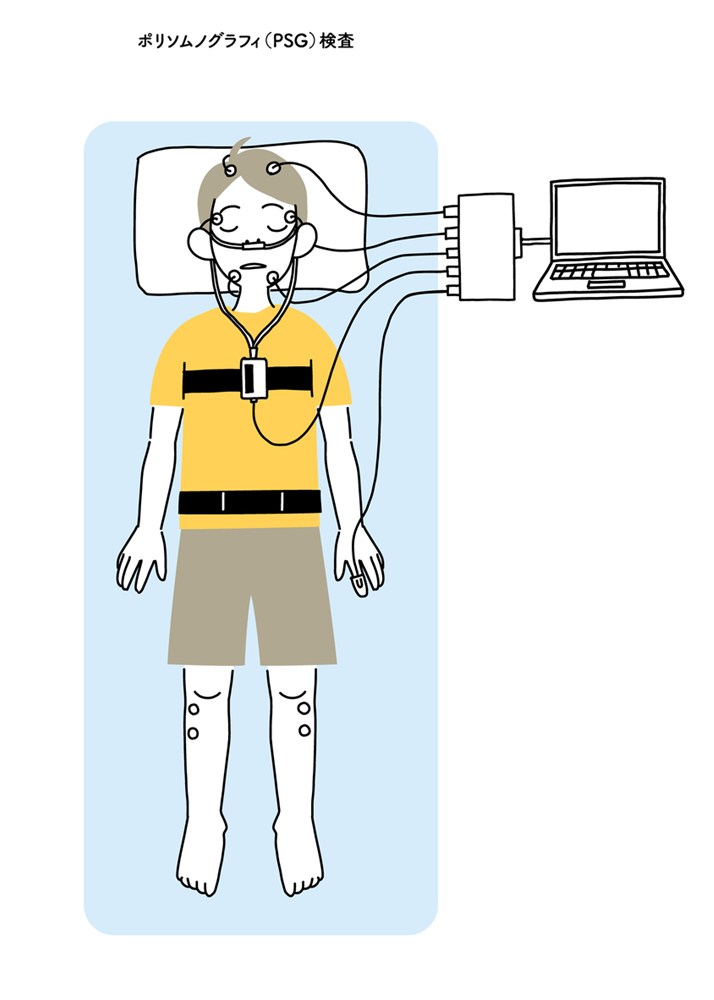
レム睡眠行動障害の確定診断に最も重要な検査が、睡眠ポリグラフ検査(PSG)です。一晩入院または宿泊して行い、以下の項目を同時に測定します。
- 脳波(睡眠段階の判定)
- 眼球運動(レム睡眠の確認)
- 筋電図(通常は抑制される筋活動の評価)
- 心拍・呼吸・酸素飽和度
- 体動やいびきの有無
レム睡眠行動障害では、本来レム睡眠中に低下するはずの筋活動が持続または増加していること(レム睡眠時無筋緊張消失)が確認されます。
他の睡眠障害との鑑別
レム睡眠行動障害と似た症状を示す睡眠障害や疾患との鑑別も重要です。
- せん妄や夜間の意識障害
- てんかん(夜間発作)
- 夢遊病・夜驚症(ノンレム睡眠関連)
- 重度の睡眠時無呼吸症候群
PSG検査により、これらの疾患との鑑別が可能になります。
神経学的評価
レム睡眠行動障害は将来的に神経変性疾患と関連する可能性があるため、必要に応じて神経内科的診察や画像検査が行われることもあります。現時点で神経症状がなくても、定期的な経過観察が推奨されます。
レム睡眠行動障害の治療方法
レム睡眠行動障害の治療の目的は、睡眠中の異常行動を抑え、本人や同室者のけがを防ぐこと、そして背景にある疾患や要因を適切に管理することです。治療は、薬物療法と生活・環境面の対策を組み合わせて行います。
薬物療法
症状が頻回にみられる場合や、けがの危険性がある場合には、薬物療法が行われます。
最もよく使用される薬剤はクロナゼパムです。就寝前に少量を内服することで、レム睡眠中の異常行動を抑制する効果が期待できます。多くの患者で症状の改善がみられますが、高齢者ではふらつきや日中の眠気、認知機能への影響に注意が必要です。
メラトニン製剤も、レム睡眠行動障害の治療に用いられることがあります。メラトニンは体内時計や睡眠リズムを調整するホルモンで、副作用が比較的少ないため、高齢者やクロナゼパムが使用しにくい方に選択されることがあります。
また、抗うつ薬など、症状を悪化させる可能性のある薬剤を使用している場合には、医師の判断で薬剤の調整や変更を検討します。
原因・関連疾患への対応
レム睡眠行動障害は、パーキンソン病やレビー小体型認知症などの神経変性疾患と関連することがあります。そのため、神経疾患が疑われる場合には、神経内科と連携しながら経過観察や治療を行います。
また、睡眠時無呼吸症候群など他の睡眠障害が合併している場合には、その治療を行うことで症状が軽減することもあります。
睡眠環境の安全対策
薬物療法と並んで重要なのが、睡眠中の事故を防ぐための環境調整です。
ベッド周囲に硬い家具や危険な物を置かない、ベッドから落下しないよう低床ベッドを使用する、窓やドアを施錠するなどの対策が有効です。同室者がいる場合は、症状が落ち着くまで別室での就寝を検討することもあります。
生活習慣の見直し
十分な睡眠時間を確保し、規則正しい生活リズムを保つことも大切です。
過度な飲酒や睡眠不足は症状を悪化させる可能性があるため、控えるようにします。就寝前の強い刺激(アルコール、カフェイン、過度なスマートフォン使用)を避け、リラックスできる睡眠環境を整えることが推奨されます。






