閉塞性睡眠時無呼吸症候群(OSAS)とは

睡眠時無呼吸症候群は、睡眠中に呼吸が繰り返し止まる、あるいは浅くなる病気で、原因により「閉塞性睡眠時無呼吸症候群(OSAS)」と「中枢性睡眠時無呼吸症候群(CSAS)」の2つに分けられます。
閉塞性睡眠時無呼吸症候群(OSAS)は、空気の通り道である気道が物理的に狭く、または塞がることで呼吸が止まってしまう状態を指します。脳からの呼吸指令は正常に出ているにもかかわらず、空気が肺まで届かないことが特徴です。
OSASでみられる主な症状
- 大きないびき、呼吸が止まると指摘される
- 夜間に何度も目が覚める、熟睡感がない
- 起床時の頭痛や口の渇き
- 日中の強い眠気、集中力や記憶力の低下
これらの症状により、交通事故のリスク増加や仕事・学業のパフォーマンス低下を招くことがあります。さらに、治療せずに放置すると、高血圧、心筋梗塞、脳卒中などの心血管疾患のリスクが高まることも知られています。
閉塞が起こる仕組み
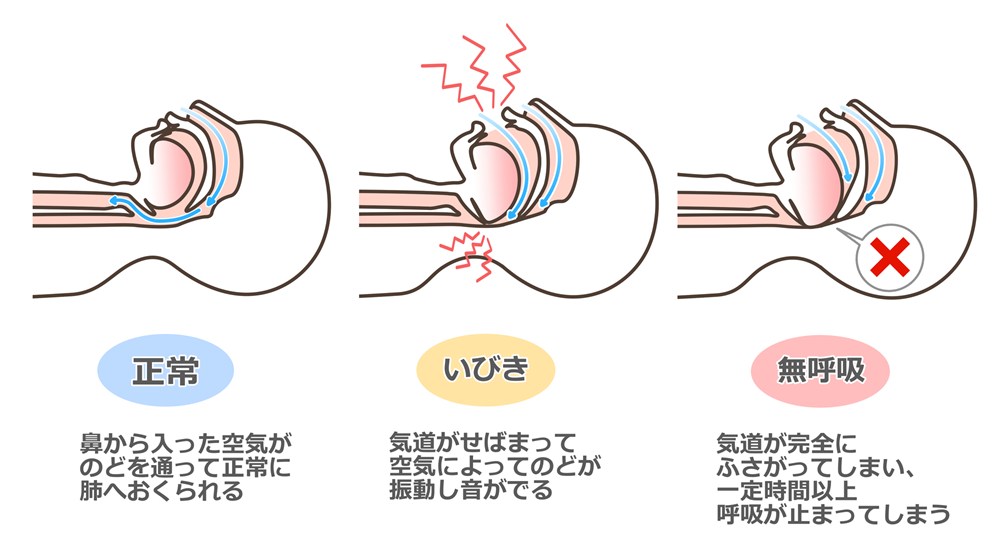
通常、睡眠中も鼻から吸い込まれた空気は、のど(咽頭)を通って気管・肺へと流れます。
しかし、OSASでは睡眠中に筋肉の緊張が低下することで、軟口蓋(なんこうがい)や舌の付け根(舌根:ぜっこん)などが気道を塞ぎやすくなり、呼吸が一時的に停止してしまいます。
このように、気道の閉塞によって無呼吸や低呼吸が繰り返し起こる状態を、閉塞性睡眠時無呼吸症候群(OSAS)と呼びます。
閉塞性睡眠時無呼吸症候群(OSAS)の主な原因
閉塞性睡眠時無呼吸症候群(OSAS)は、睡眠中に気道が狭くなる、または塞がることで発症します。原因は一つではなく、体の構造(骨格)と生活習慣が複合的に関与しています。
体格・骨格による要因
- 肥満(首やのど周囲への脂肪沈着)
- 首が短い、首が太い
- 下あごが小さい、後退している
- 舌や舌の付け根が大きい
- もともと上気道(鼻から喉頭まで)が狭い
- 扁桃腺の肥大(特に小児)
特に日本人は、欧米人に比べて下あごが小さく、舌根が気道に落ち込みやすい骨格の方が多く、痩せていてもOSASを発症することがあります。
生活習慣・その他の要因
- 飲酒(特に就寝前の飲酒)
- 喫煙
- 睡眠不足や不規則な生活
- 仰向けでの睡眠
- 加齢による筋力低下
これらは気道周囲の筋肉をゆるめ、無呼吸を悪化させる要因となります。
閉塞性睡眠時無呼吸症候群の診断方法
閉塞性睡眠時無呼吸症候群(OSAS)の診断では、現在の症状や生活背景を詳しく伺う問診と、必要に応じた睡眠検査を組み合わせて評価を行います。
いびきや無呼吸の有無、日中の強い眠気、起床時の頭痛や熟睡感の欠如などの自覚症状に加え、ご家族からの指摘が重要な手がかりとなることも少なくありません。また、高血圧や糖尿病、心疾患などの既往がある場合には、OSASの合併を考慮して診断を進めます。
診察では、体格や首回りの状態、口腔内や鼻腔の形態などを確認し、気道が狭くなりやすい要因がないかを評価します。これらの情報をもとに、睡眠時無呼吸症候群が疑われる場合には、睡眠検査を行います。
簡易睡眠検査について
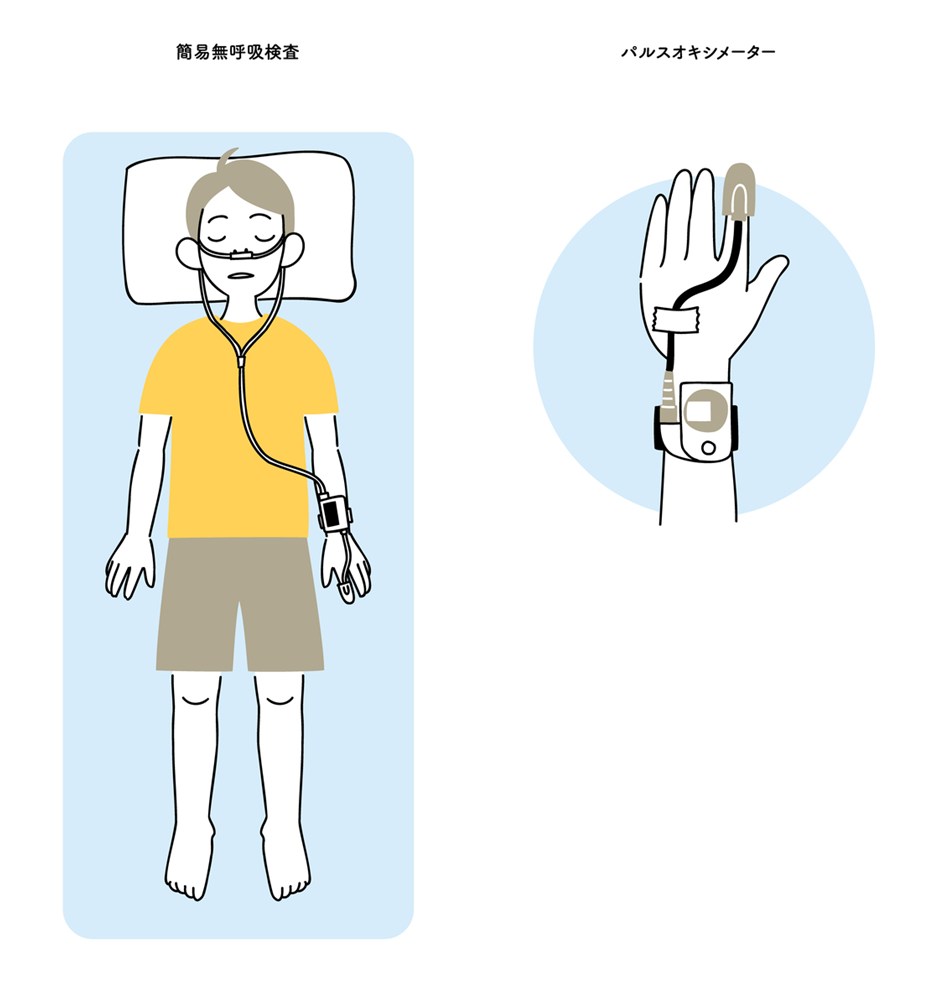
簡易睡眠検査は、自宅で行うことができる検査で、睡眠時無呼吸症候群のスクリーニングとして広く用いられています。検査機器を装着したまま普段どおりに就寝し、睡眠中の呼吸の状態や血液中の酸素濃度、いびきなどを記録します。
この検査では、無呼吸や低呼吸がどの程度の頻度で起こっているかを把握することができ、睡眠時無呼吸症候群の可能性や重症度の目安を知ることができます。身体への負担が少なく、日常生活に近い環境で検査できる点が特徴です。ただし、睡眠の深さや脳波までは測定できないため、診断が確定できない場合や詳しい評価が必要な場合には、さらに精密な検査が必要となります。
終夜睡眠ポリグラフ検査(PSG)について
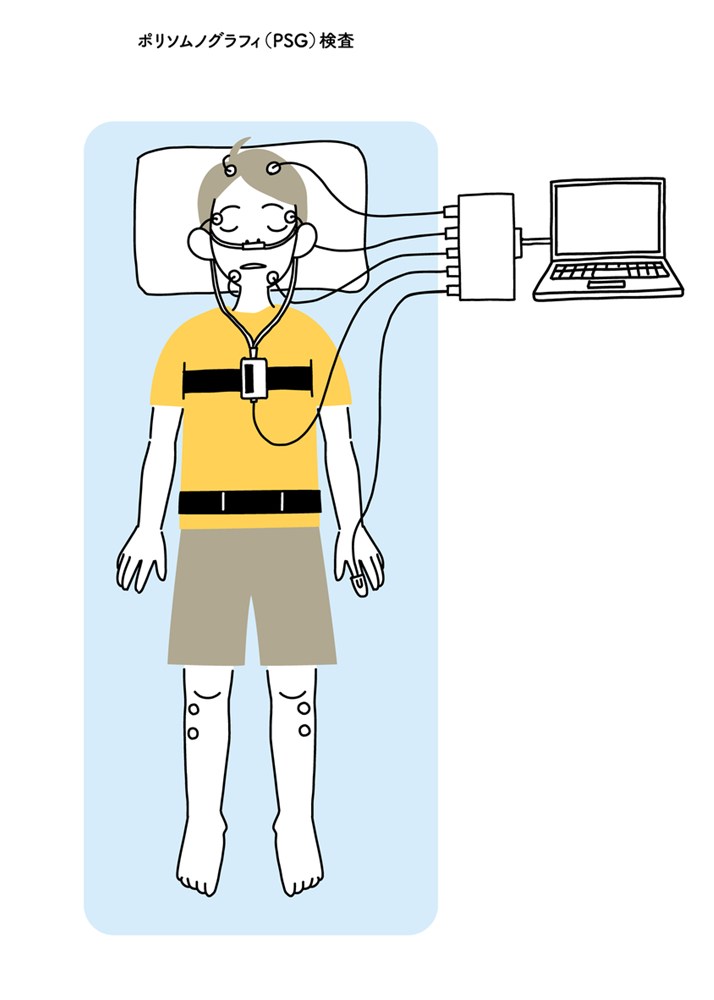
終夜睡眠ポリグラフ検査は、睡眠障害の診断において最も詳しい情報が得られる精密検査です。入院または自宅で一晩かけて行います。
この検査により、睡眠の質や深さ、無呼吸や低呼吸が起こる回数や種類、呼吸停止が身体に与えている影響を総合的に評価することが可能です。無呼吸低呼吸指数(AHI)を算出することで、閉塞性睡眠時無呼吸症候群の重症度を正確に判定し、最適な治療方針を決定することができます。
閉塞性睡眠時無呼吸症候群(OSAS)の治療
閉塞性睡眠時無呼吸症候群(OSAS)の治療では、医療機器や薬物療法だけでなく、日常生活の見直しが非常に重要な役割を果たします。とくに軽症から中等症のOSASでは、生活習慣の改善によって症状の軽減が期待できる場合もあります。
生活習慣の改善
体重管理(減量)
まず重要なのが体重管理です。体重が増えると上気道周囲に脂肪がつき、気道が狭くなるため、肥満はOSASの最大の危険因子の一つとされています。適正体重を目指した食事内容の見直しや、無理のない運動習慣を取り入れることで、無呼吸やいびきの頻度が改善することがあります。わずかな体重減少でも症状の軽減につながることがあるため、継続的な取り組みが大切です。
就寝前の飲酒を控える
飲酒習慣の見直しも重要です。アルコールには喉や舌の筋肉を弛緩させる作用があり、就寝前に飲酒をすると気道がさらに狭くなり、無呼吸が悪化しやすくなります。とくに就寝直前の飲酒は避け、できるだけ飲酒量や頻度を控えることが望まれます。
禁煙
喫煙も睡眠時無呼吸症候群の悪化因子とされています。喫煙によって気道の粘膜に炎症やむくみが生じ、空気の通り道が狭くなるためです。また、喫煙は心血管疾患や生活習慣病のリスクを高めるため、禁煙はOSASの治療だけでなく全身の健康維持の観点からも重要です。
規則正しい睡眠習慣
睡眠姿勢の工夫も症状改善に役立つことがあります。仰向けで寝ると舌や軟口蓋が喉の奥に落ち込みやすくなり、気道閉塞が起こりやすくなります。横向きで眠ることを意識することで、無呼吸やいびきが軽減する場合があります。枕の高さや寝具を調整し、首や気道に負担がかからない姿勢を整えることも大切です。
さらに、規則正しい生活リズムを保つことも治療の基本です。就寝・起床時間が不規則になると睡眠の質が低下し、日中の眠気や疲労感が強くなります。毎日できるだけ同じ時間に寝起きすることを心がけ、十分な睡眠時間を確保することが、OSASの症状管理にもつながります。
生活習慣の改善はすぐに効果が現れないこともありますが、継続することで治療効果を高め、他の治療法との相乗効果も期待できます。当院では患者さん一人ひとりの生活背景を考慮し、無理なく続けられる改善方法を一緒に考えていきます。
CPAP(シーパップ)療法
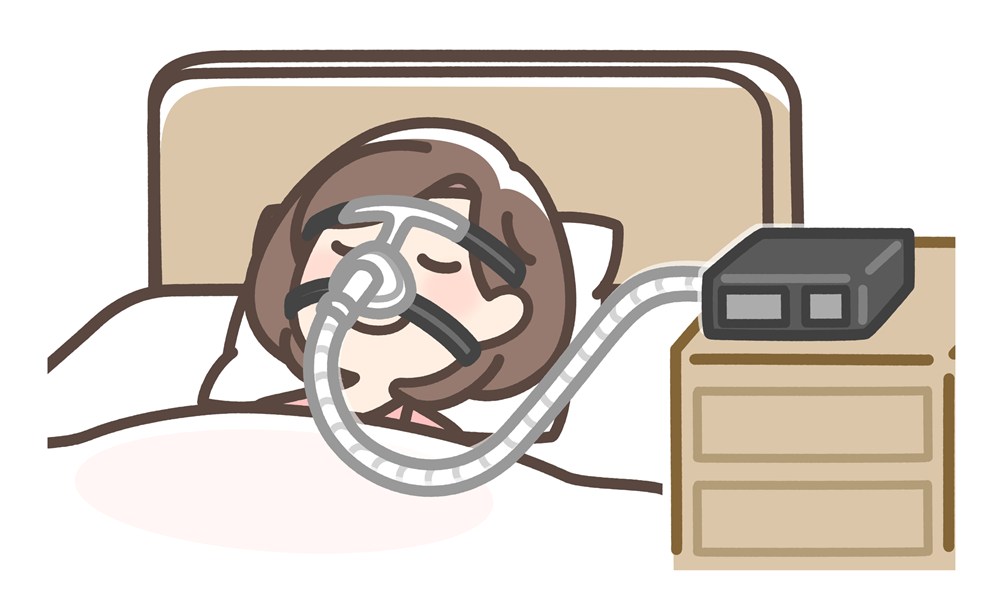
中等症〜重症OSASの標準治療です。
睡眠中に鼻マスクから空気を送り、気道が閉塞しないように保ちます。
無呼吸やいびきを確実に改善し、日中の眠気や心血管リスクの低下が期待できます。
口腔内装置(マウスピース)
軽症〜中等症の方や、CPAPが合わない方に適応されます。
下あごを前方に固定し、気道を広げることで無呼吸を軽減します。
歯科との連携が必要です。
外科的治療
扁桃肥大など、明らかな解剖学的異常が原因の場合には、耳鼻咽喉科での手術が検討されることもあります。






